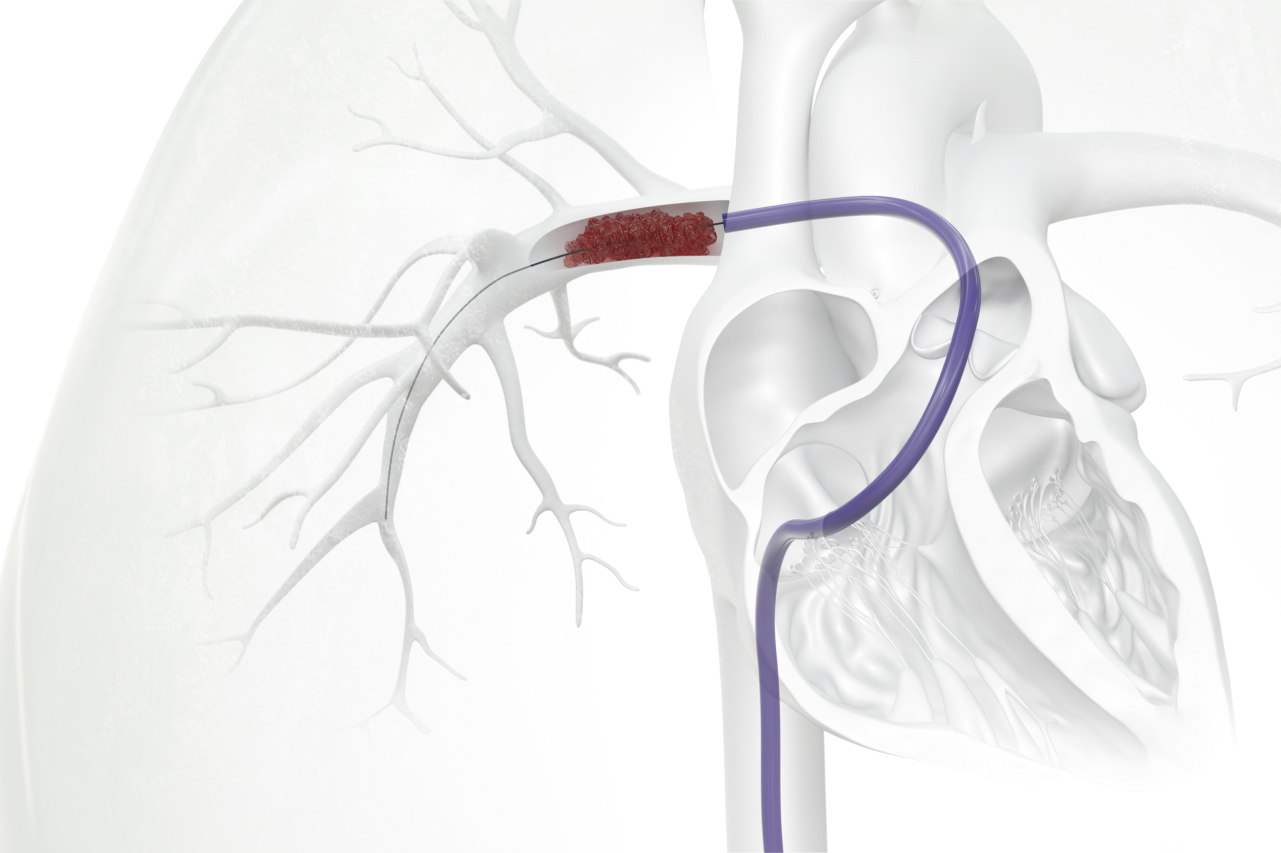
Elektrophysiologie
Zertifizierte Fortbildungsstätte für die Zusatzqualifikation Spezielle Rhythmologie in den Bereichen Invasive Elektrophysiologie und Aktive Herzrhythmusimplantate
Rhythmussprechstunde
In der Rhythmussprechstunde werden von Montag bis Freitag die Behandlungsmöglichkeiten der verschiedensten Rhythmusstörungen besprochen. Ein Schwerpunkt bildet hierbei die Behandlung von Vorhofflimmern. Sofern Ihr Hausarzt oder Kardiologie uns noch keine Befunde (z.B. EKGs, Langzeit-EKGs) geschickt hat, bringen Sie bitte verfügbare Unterlagen mit. Ein Einweisungsschein vom Hausarzt oder Kardiologen ist erforderlich. Dieser ist dann auch für die Behandlung gültig.
Eine Terminvergabe ist im Sekretariat der Kardiologie (Frau Kehler, Frau Hupe) unter 0231 / 953 -20600 Mo-Do 8:00-15:00 Uhr, Fr. 8:00-13:00 Uhr kurzfristig möglich.
Möchten Sie uns Befunde faxen können Sie dieses unter 0231 / 953 - 21500 gerne tun.
Catheter Ablation of Heart Rhythm Disorders
Dear international patient,
in the department of electrophysiology all types of heart rhythm disorders are treated
- Paroxysmal and persistent atrial fibrillation (Afib)
- AV-Nodal Reentry Tachycardia (AVNRT)
- Wolff-Parkinson-White syndrome (WPW) / Preexcitation-syndrome
- All types of atrial flutter
- Focal atrial tachycardias (FAT)
- Ventricular premature beats and tachycardias
We are specialized in the ablation of paroxysmal and persistent atrial fibrillation.
For more information please feel free to contact us via email: Hanno.Klemm(a)klinikumdo.de
You may also fax ECG-recordings and other medical records to +49 231 953 21500.
Team Elektrophysiologie
Ärzte
- OA Dr. med. Hanno U. Klemm Fortbildungsleiter Invasive Elektrophysiologie und Aktive Herzrhythmusimplantate
- OA Dr. med. Thomas Miebach
- Fr. Nina Dannemann
- Fr. Jessica Haase
Assistenz
- Sr. Heike Bergmann
- Pfl. Jörg Kley
- Pfl. Oliver Kresse
- Sr. Mirka Malinowski
- Pfl. Oliver Ribbeck
- Sr. Agata Schmidt
- Sr. Martina Semmler
Sekretariat
- Frau Petra Kehler
- Frau Ulrike Hupe
Ablation von Vorhofflimmern
Im Klinikum Dortmund werden alle Arten von Vorhofflimmern mittels Katheterablation behandelt. In der Tat bildet die Vorhofflimmerablation den Schwerpunkt der Elektrophysiologie.
Für nähere Informationen können Sie jederzeit einen Termin in der Rhythmussprechstunde vereinbaren.
Die Pulmonalvenenisolation
Die Basis der Vorhofflimmerablation bildet die Unterbrechung der Signalleitung von den Lungenvenen (=Pulmonalvenen) zum linken Vorhof. Hiernach können Störimpulse aus den Venen kein Vorhofflimmern mehr auslösen. Für Patienten mit nur zeitweise bestehendem Vorhofflimmern ist diese Therapie ausreichend. Die Isolation sollte jedoch durch eine ausserhalb der Venen angelegte Umkreisungslinie einen Teil des Vorhofgewebes mit einbeziehen.
Kontrastmitteldarstellung der Lungenvenen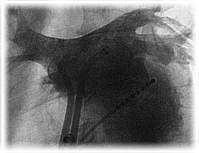
Die Untersuchung beginnt mit einer Darstellung der Lungenvenen mittels Kontrastmittel. Hierdurch kann der wichtige Übergang der Venen zum Vorhof genau beurteilt und ggf. auf Varianten wie zusätzliche Venenabgänge und gemeinsame Mündungsbereiche eingegangen werden.
CARTO3 Map des linken Vorhofes
Hiernach erfolgt die Rekonstruktion des linken Vorhofs und der Lungenvenen als virtuelles Computermodell mit einem dreidimensionalen Mappingverfahren (CARTO3). Für die weitere Untersuchung kann dann auf Röntgenstrahlen weitgehend verzichtet werden. Die Katheter werden auf Kreislinien um die Venenöffnungen geführt. Gleichzeitig wird über Hochfrequenzstrom die Verödung durchgeführt welche die elektrischen Leitungen unterbricht.
Habe ich nach der Ablation noch Rhythmusstörungen?
Direkt nach der Verödung kann das Herz noch etwas unruhig schlagen. Dieses liegt an einer Entzündungsreaktion die nach jeder Ablation in unterschiedlichem Maße auftritt.
Leitungserholung der rechten Lungenvenen (grün). Die linken sind weiter blockiert (rot).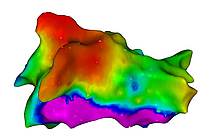
Bei etwa jedem vierten Patienten kommt es allerdings zu einer Erholung der Leitung von Lungenvene auf den Vorhof. In diesem Fall muß eine Lücke durch einen zweiten Eingriff geschlossen werden. Die Stelle der Leitungserholung kann mit dem CARTO3-System genau lokalisiert und geschlossen werden. Somit ist der Aufwand einer Zweitablation deutlich geringer und ist bei Beschwerden praktisch immer empfohlen.
Ablation von Vorhofflattern
Gewöhnliches Vorhofflattern ist eine Kreiserregung im rechten Vorhof. Diese kann durch eine kleine Verödungslinie unterbrochen werden. Wichtig ist, dass ein typisches EKG aufgezeichnet wurde.
Die Ablation kann auch kurzfristig im Herzzentrum erfolgen.
AV-Knoten Kreiserregung
Die AV-Knoten Kreiserregung (sog. AVNRT: AV-Nodal Reentry Tachykardia) ist die häufigste der regelmäßigen Tachykardien mit schmalem QRS-Komplex im EKG. Sie entwickelt sich meist nach dem 30. Lebensjahr. Die Behandlung durch Ablation ist mit fast 100%iger Erfolgsrate Therapie der ersten Wahl. Eine EKG Dokumentation ist wünschenswert. Sollten aber mehrfache Versuche ein EKG aufzuzeichnen mißlingen, kann auch direkt eine elektrophysiologische Untersuchung stattfinden. Das Vorgehen besprechen wir mit Ihnen in der Rhythmussprechstunde.
Akzessorische Leitungsbahnen
Akzessorische Leitungsbahnen zeigen sich teilweise im Ruhe-EKG. Dann werden diese in Verbindung mit Rhythmusstörungen auch als WPW-Syndrom (nach Wolff, Parkinson und White als Erstbeschreiber) bezeichnet. Die Ablation ist mit fast 100%iger Erfolgsrate Therapie der Wahl. In Verbindung mit Vorhofflimmern kann WPW auch zu Kammerflimmern führen, weshalb eine Ablation in den meisten Fällen auch im höheren Alter sinnvoll ist. Die Ablation und die Lokalisation der Leitungsbahn bespechen wir mit Ihnen in der Rhythmussprechstunde.
Defibrillatoren
Die Gefahr des plötzlichen Herztodes als Folge von Kammerflimmern ist bei eingeschränkter Herzleistung erhöht. Insbesondere nach einem Herzinfarkt können sich in der Narbenregion gefährliche Rhythmusstörungen bilden. Der implantierbare Defibrillator ist wenig größer als ein Herzschrittmacher und überwacht kontinuierlich den Herzrhythmus. Treten gefährlich Rhythmusstörungen auf, kann er diese notfalls mit einer Schockabgabe beenden. Er stellt somit für viele Patienten eine Art "Lebensversicherung" dar. Im Klinikum werden alle Arten von Defibrillatoren implantiert. Mit über 200 Implantationen pro Jahr ist es ein führendes Zentrum in der gesamten Region.
Herzschwäche
Patienten mit einer EKG Veränderung die wir Linksschenkelblock nennen können häufig von einer speziellen Stimulation (CRT cardiale Resynchronisationstherapie) profitieren. Aufgrund des Leitungsblockes schlägt die rechte Herzkammer vor der linken - das Herz beginnt zu schaukeln. Hierdurch sinkt die Herzleistung, es sammelt sich Wasser in der Lunge, es kommt zur Luftnot. Die gleichzeitige Stimulation in der rechten und linken Herzkammer gleicht den Leitungsblock aus. Das Herz schlägt wieder gleichmäßig. Die Belastbarkeit steigt wenige Wochen nach Implantation der Elektroden, die Luftnot wird weniger.
Was tun bei Rhythmusstörungen in der Schwangerschaft?
Die Schwangerschaft ist eine Zeit mit großen körperlichen Veränderungen in der Rhythmusstörungen vermehrt auftreten können. Dann wird auch ein eigentlich ungefährliches Herzrasen problematisch da Medikamente - soweit es geht -vermieden werden sollten. Was aber tun, wenn alle paar Tage das Herzrasen auftritt?
Die Katheterablation kann viele Rhythmusstörungen ohne weitere Medikamente dauerhaft beseitigen. Bisher war hierfür allerdings der Einsatz von Röntgenstrahlen notwendig, so dass eine Ablation bei Schwangeren prinzipiell ausgeschlossen wurde. Im Klinikum Dortmund kommt für alle Ablationen das dreidimensionalen Navigationssystem CARTO3 zum Einsatz. Hiermit ist es möglich, komplett auf Röntgenstrahlen zu verzichten und die Verödung ohne jeden Schaden für das Ungeborene durchzuführen.
Sofern Sie unter Rhythmusstörungen leiden, vereinbaren Sie bitte bereits frühzeitig in der Schwangerschaft einen Termin in unserer Rhythmussprechstunde zur Besprechung.
Häufige Fragen Rund um die Untersuchung
Wie groß wäre der Schnitt in der Leiste?
Die Katheter werden über Schleusen eingeführt. Hierfür ist bei größeren Durchmessern ein kleiner Entlastungsschnitt notwendig. Dieser beträgt ca. 2mm und ist hinterher praktisch nicht sichtbar.
Wie groß sind die Schmerzen nach dem Eingriff?
Bei umfangreicheren Ablationen - z.B. in der Vorhofflimmerbehandlung - kann es für ein bis zwei Tage nach der Verödung etwas im Brustkorb drücken. Schmerzmedikamente werden hierfür selten verlangt. Kleinere Ablationen bleiben im Anschluss komplett schmerzfrei.
Einige Patienten bekommen durch das lange Liegen Rückenschmerzen. Hier können Medikamente die Beschwerden lindern.
Wie lange dauert die Heilung? Muß man in seiner täglichen Gewohnheit etwas beachten - sich ggf. Einschränken (Bewegung, Sport, Ernährung)?
Die Ablation ist nach dem Eingiff sofort wirksam. Daher könnten Sie sich sofort belasten. Allerdings besteht aufgrund der Leistenzugänge ein gewisses Nachblutungsrisiko. Von daher raten wir für ein bis zwei Wochen nach dem Eingriff auf Sport (Radfahren, Joggen) und schwere körperliche Belastungen zu verzichtet.
Müssen nach dem Eingriff Medikamente genommen werden? Falls ja - welche und wie viele?
Nach kleinen Ablationen wird in der Regel für 4 Wochen eine leichte Form der Blutverdünnung empfohlen. Hierfür gibt es aber keine "harten" Studiendaten, so dass im Einzelfall auch darauf verzichtet werden kann, z.B. bei Kontraindikationen. Nach Vorhofflimmerablationen muss eine komplette Blutverdünnung für mindestens zwei Monate durchgeführt werden.
Wie sieht das Risiko des Eingriffs aus und wie hoch ist dieses?
Art und Höhe des Komplikationsrisikos ist stark abhängig von der Art der zu behandelnden Rhythmusstörung und somit der Art der Ablation. Daher werden diese im Rahmen des Aufklärungsgespräches mit Ihnen besprochen. Insgesamt sind diese gering.
Bekommt man während des Eingriffs eine Thrombosespritze und muss man danach Thrombosestrümpfe tragen?
Während des Eingriffs bekommen Sie Heparin über die Schleusen. Dieses wirkt ähnlich wie eine "Thrombosespritze". Die Venen sind nach dem Eingriff wieder komplett für Blut durchgängig. Ein erhöhtes Thromboserisiko besteht nicht - sie müssen keine Thrombosestrümpfe tragen.
Wie lange bleibt man nach einem erfolgreichen Eingriff zur Überwachung in der Klinik?
Je nach Art des Eingriffs müssen Sie mit zwei ("einfache" Rhythmusstörungen) bis drei (Vorhofflimmern) Nächten rechnen.
Bekommt man während des Eingriffs eine Vollnarkose?
Eine Vollnarkose ist nicht erforderlich. Bei kurzen Untersuchungen bekommen Sie etwas "zum Schlafen". Längere Verödungen verschlafen sie komplett.
Was passiert wenn während der EPU keine Herzrhythmusstörung gefunden wird? Könnte das vorherige Herzrasen auch eine andere Ursache haben?
Gerade bei jungen Patienten sind Tachykardien manchmal nur schwer auslösbar. Sehen wir Hinweise auf eine Tachykardie mit einer passenden Dokumentation (EKG) kann eine Behandlung auch ohne direkte Bestätigung der Rhythmusstörung durchgeführt werden. Die Erfolgskontrolle ist dann jedoch eingeschränkt.
Andere Ursachen, z.B. Panikstörungen, können auch einen schnellen Herzschlag verursachen. Eine Dokumentation mittels EKG oder Langzeit-EKG ist dann sehr wichtig,
Wie viel darf ich vor dem Eingriff trinken? Am besten nur Wasser (mit oder ohne Kohlensäure)?
Am Tag des Eingriffs müssen sie nüchtern sein. Sie dürfen allerdings ihre Medikamente mit einem Schluck stillen Wassers nehmen.
Darf Nagellack auf Finger und Füßen sein oder soll dieser vor der EPU entfernt werden?
Zur Überwachung der Atmung wird die Sauerstoffsättigung des Blutes mittels Fingerclip gemessen. Dieses funktioniert besser ohne Nagellack. Alternativ kann die Sättigung auch am Ohrläppchen gemessen werden. Sie müssen den Lack nicht entfernen. Klappt die Messung nicht - kann der Lack auch im Labor entfernt werden.
Wie bedrohlich wäre die Herzrhythmusstörung - falls man sich gegen einen Eingriff aussprechen sollte?
Die meisten mittels Verödung behandelten Rhythmusstörungen sind grundsätzlich nicht tödlich. Jedoch ist das Auftreten unvorhersehbar und kann im Einzelfall zu Schwindel und Ohnmacht führen. Unfälle und Verletzungen können hieraus resultieren.
Darf ich einen "Wunsch-Arzt" für den Eingriff angeben?
Wir versuchen gerne Wünsche bezüglich der Untersucher zu berücksichtigen. Die Ablationen werden jedoch grundsätzlich im Team durchgeführt.
Wie erhält man während der EPU über die Katheter einen Einblick auf Herz? Sind in den Kathetern so gesehen "Kameras" eingebaut?
Kameras sind in den Kathetern nicht enthalten. Die Orientierung erfolgt im CARTO3 Mapping System. Es wird ein Abbild des Herzens für jeden Patienten individuell erstellt. Sie können es sich so vorstellen, dass Sie in einem dunklen Raum starten und die Wände Abtasten bis Sie den kompletten Raum rekonstruiert haben. Die Visualisierung der Katheter erfordert hierbei keine Röntgenstrahlung.
Informationsmaterial
Wir haben für Sie Informationsmaterial zu den verschiedenen Rhythmusstörungen zum Download zusammengestellt.
Downloads
- Was ist Vorhofflimmern? (PDF | 746 KB)
- Die häufigsten Fragen zur Pulmonalvenenisolation (PDF | 55 KB)
- Fragebogen zur Rhythmussprechstunde bei Vorhofflimmern (PDF | 36 KB)
- Typisches Vorhofflattern (PDF | 79 KB)
- AV-Knoten Reentrytachykardie (AVNRT) (PDF | 91 KB)
- Herzstolpern durch Extrasystolen (PDF | 182 KB)
- Fragebogen zur Rhythmussprechstunde bei Tachykardien (PDF | 36 KB)
- Was ist ein Defibrillator und CRT? (PDF | 94 KB)
- Die häufigsten Fragen zur AV-Knotenablation (PDF | 54 KB)
- Was tun nach ICD-Schocks? (PDF | 52 KB)